
Katarakt, göz içindeki lensin saydamlığını kaybederek opak bir görünüm alması, göz merceğinin yoğunlaşmasıdır. Göz, kameraya benzeyen optik bir sistemdir. Dışarıdan gelen ışık ve görüntülerin görme merkezine net olarak ulaşabilmesi için, önce gözün en dış saydam tabakası olan korneada, sonra gözün içindeki lens tabakasında kırılması gerekir. Normal şartlarda bu iki tabaka da saydam yapıdadır. Göz merceğinin yoğunlaşması görüntüyü bulanıklaştırır. Katarakt en sık yaşa bağlı olarak ortaya çıkar. Bilinen bir sebebi olmamakla birlikte beslenme, ultraviyole ışınları gibi birçok risk faktörü bulunmaktadır. Lensin opaklaşmasının durumuna göre hastalar önceleri uzak ya da yakın görme bozukluğundan şikayet ederler. Opaklaşma arttıkça hem uzak hem de yakın görmeler hastanın sosyal yaşantısını rahatsız edecek şekilde azalır. Kataraktın ilaçla veya gözlükle tedavisi mümkün değildir. İlerlemesini de durdurabilecek etkili bir yöntem bulunabilmiş değildir. Tek tedavisi ameliyattır. Ameliyat, şeffaflığını kaybetmiş olan göz merceğinin alınıp yerine yeni bir göz merceğinin yerleştirilmesi sistemine dayanmaktadır... Katarakt tedavisinin en güncel olan ameliyat sistemi Fako (Fakoemülsifikasyon) cerrahisidir. Fako cihazı, saniyede 40.000 defa titreşen ses dalgaları yardımıyla kataraktı göz içerisinde eritir. Böylece katarakt temizlendikten sonra, katlanabilir ve akrilik maddeden üretilmiş mercek göz içerisine yerleştirilir. Fako cihazı sayesinde göz içerisine çok küçük bir bölgeden girilerek ameliyat tamamlanmaktadır. Her türlü katarakta uygulanabilmektedir. İşlem süresini kısalmakta ve ameliyatın emniyeti artmaktadır.

Lazerle gözlük numarası tedavisi, kozmetik bir tedavidir. Bu tedavinin güvenilir ve mükemmel olması çok önemlidir. Artık teknolojinin gitti nokta, mükemmele ulaşma noktasıdır. Güvenilirlik için, öncelikle intralase lasik, femto second lazer denilen bir teknoloji kullanılır. Bu teknolojinin sağladığı en büyük olanak, kusursuz bir cerrahidir. Cerrahideki ikinci basamak ise, korneanın yeniden şekillendirilmesidir. Daha önceleri tedavi, sadece gözlük numaraları girilerek yapılırdı. Şimdi ise kişiye özel bir lazer tedavisi vardır. Kişiye özel lazer tedavisi, hastanın gözüne bir ışık yollanarak, bu ışığın değiştikten sonraki resminin değerlendirilmesi ve buna uygun yeni bir lazer programının oluşturulması demektir. Dolayısıyla kişiye özel bir tedavinin yapılması demektir. Mükemmele yakın sonuç alma Bu yöntem, öncelikle tedaviden elde edilen sonucun mükemmele yakın bir sonuç olmasını sağlar. Böyle bir yöntemin geliştirilmesine ihtiyaç duyulmasının nedenlerine gelince: Daha önceleri yapılan standart lazer tedavilerinde en büyük sorun, hastanın gözbebeğinin büyüdüğü karanlık ortamda ışıkların dağılma sorunuydu. Buradan hareketle Wavefront yani kişiye özel lazer teknolojisi geliştirildi. Buna ilaveten irisi tanıma sistemi geliştirildi. Bu sistem, yapılmak istenen tedavinin kusursuz bir şekilde yapılması olanağını getirdi. Dolayısıyla tedaviden alınan sonuç da daha fazla mükemmelleşmeye başladı. Öyle ki, en önemli görme yetisine sahip olması gereken meslek grubundaki kişilerin tedavisi bu yöntemle yapılmaya başlandı. iLasik yöntemi Kişiye özel lazer tedavisi ve bıçaksız lazer tedavisi birleşti ve iLasik tedavisi olarak tek bir isim altında toplandı. Bu tedavi, bugün teknolojinin geldiği son noktadır. Yapılan tedavide başarıyı koşullayan en büyük faktör hasta seçimidir. Hastanın bütün göz özelliklerinin yanında, yapmış olduğu meslek de çok önemlidir. Kişiye özel lazer tedavileri, ameliyatta kullanılacak tekniğin seçimi gibi bütün faktörler bir araya geldiğinde, her birey için ayrı bir tedaviyi seçmek gerektiği görülür. Bu, başarıyı etkileyen en önemli faktördür. Bıçaksız lazer yöntemi, ağrısız bir tedavidir ve iki aşamadan oluşur. Birinci aşama, Intralase ile flebin oluşturulmasıdır ve bu iki göz için 4 dakika sürer. İkinci aşama ise, korneaya lazerle yeni bir şeklin verilmesidir. Bu aşamada hasta hiçbir acı duymaz. Ameliyattan sonra yaklaşık 6 saatlik bir dinlenme sürecine ihtiyaç vardır. Bu süre içinde gözler kesinlikle kapatılmaz. Dolayısıyla gözde yaşarma, sulanma ve hafif bir hassasiyet söz konusu olabilir. 6 saat sonra hasta normal yaşantısına rahatlıkla dönebilir. Fakat yine de ameliyattan sonraki ilk 24 saat içinde yüz yıkamaktan ve duş almaktan kaçınılması gerekir. Excimer lazerden sonra dikkat edilecekler Excimer lazerden sonra birinci gün kontrolü çok önemlidir. Bu kontrol yapıldıktan sonra, hasta bütün spor faaliyetlerine dönebilir. Yalnız göz makyajı için 2-3 gün daha beklemeleri gerekir. Deniz ve havuza girmek içinse, 15-20 günlük bir sürenin geçmesine ihtiyaç vardır. Bu ameliyat aslında çok kısa süren bir ameliyattır. Fakat ameliyat öncesi tetkikler çok uzun sürebilir. Dolayısıyla ameliyat olacak hastaların bunu bilmeleri gerekir. Hastaların aynı gün içinde hem muayenelerini yaptırmaları hem de ameliyat olmaları mümkündür. Muayene aşamasında yaklaşık 11 tetkik gerektiği için, bu işlemler 1 saatin üzerinde bir zaman alabilir. Ama ilk muayenenin ardından 3-4 saat ara verildikten sonra, aynı gün içerisinde lazer yapılması mümkündür.
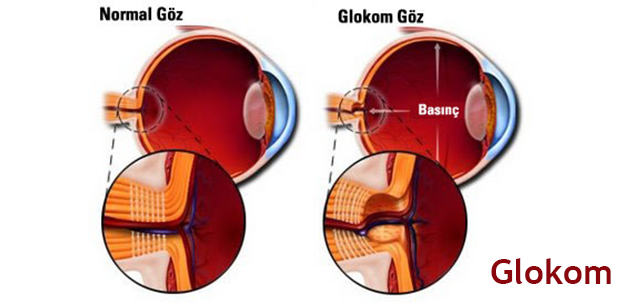
Glokom, göziçi sıvısının iyi boşalmaması yüzünden göz tansiyonunun artmasıdır. Halk arasında göz tansiyonu ve karasu adlarıyla bilinen glokom, milyonlarca insanı etkileyen yaygın bir göz hastalığıdır. Tedavi edilmezse görme kaybına neden olabilir. Glokomda, göz içindeki sıvı basıncı, görme yeteneği için gerekli olan göz sinirine zarar verecek düzeyde yüksektir. Glokom tüm dünyada en sık kalıcı görme kaybı nedenidir. Kırk yaşın üzerinde yaklaşık olarak her 40 kişiden 1'inde görülür ve hastalığın ortaya çıktığı 20 kişiden 1'inde her iki gözde kalıcı görme kaybına, yani total körlüğe neden olur. Bu hastalık iki türlü gerçekleşir: kalıcı glokom ve süreksiz glokom. Kalıcı glokom ömür boyu devam eder ama süreksiz glokom yorgun anlarda belirmeye başlar. Belirtileri ise; normalde göz içi oluşumların beslenmesi için göz içerisinde sürekli olarak bir sıvı mevcuttur. Bu göz içi sıvı, aynı zamanda sürekli olarak bazı kanallarla göz dışına atılır. Glokom, göziçi sıvısını dışarı boşaltan bu kanallarda yapısal olarak tıkanıklık oluşması veya sonradan bazı hastalıklar nedeniyle ortaya çıkar. Göziçi sıvısının yeterli boşalamamasına bağlı olarak göz içinde basınç yükselir ve yükselen göziçi basıncı da görmeyi sağlayan göz siniri hücrelerinin beslenmesini engeller. Göz siniri hücreleri yükselen göziçi basıncı nedeniyle hasar görerek yavaş yavaş öldükçe çevreden merkeze doğru görme kaybı ortaya çıkar. Hücrelerin tümü öldüğü zaman kalıcı total görme kaybı oluşur.
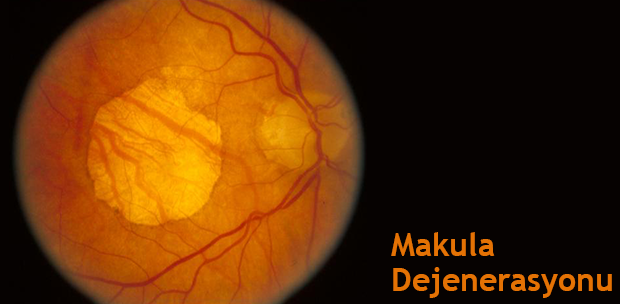
Makula dejenerasyonu kelime anlamı itibarı ile, makulada meydana gelen herhangi dejeneratif bir süreci tanımlasa da, bu makalede yaşa bağlı makula dejenerasyonu (YBMD) anlatılmaktadır. Makula; sarı nokta da denilen ve keskin görmeden sorumlu retina tabakasının ortasında çok küçük bir alanı kapsamaktadır. Karşıya baktığımızda kornea ve lens tarafından ışık makulaya odaklanır. Görmemiz merkezde daha keskin kenarlara doğru ise daha zayıftır. Makula dejenerasyonu işte bu sarı noktanın hasarlanması sonucu ortaya çıkar. Makula dejenerasyonunun gelişmesinde temel risk faktörü ilerleyen yaştır. Bunun yanı sıra aile öyküsü, cinsiyet (kadınlarda daha fazla), açık renkli göz, hipertansiyon, kalp hastalığı, sigara öyküsü ve UV ışınları da risk faktörleridir. Hastalık, duyusal retinanın hemen arkasında yer alan, retina pigment epitelini, koriokapillaris dokusu ve Bruch membranı gibi dokuları etkilemekle birlikte, görme kaybı fotoreseptör hücrelerin hasarlanması sonucunda gelişmektedir. Makula dışında kalan retina alanları sayesinde, çevresel görme korunur. Bu nedenle makular dejenerasyon tam bir körlüğe yol açmaz, ancak yakın çalışmayı ve okumayı çeşitli optik yardımcı cihazlar olmadan imkânsız hale getirebilir.Gelişimi ve tiplerine değinecek olursak; YBMD, yaşa bağlı olarak genetik ve çevresel faktörlerin rol oynadığı bir süreç sonrasında gelişir. Retinayı besleyen damarlardaki bazı dejeneratif süreçler, yangısal unsurların açığa çıkması ve retina dokuları yapısal bileşenlerindeki bir takım değişiklikler sonrası gelişir. Bu değişiklikler sonrasında retina pigment epiteli atrofiye gider ve fotoreseptör hücrelerde kayıp meydana gelir. Yaşa bağlı makula dejenerasyonu (YBMD) erken ve geç evre olarak iki aşamaya sahiptir; Erken evrede makulada, pigmenter değişiklikler ve retina altı dokularda biriken "drusen" adı verilen lipid (yağ) içerikli birikimler vardır, görme keskinliği normaldir. Geç evre, yaş - eksüdatif - tip veya kuru - atrofik - tip olarak ikiye ayrılır, bu evrede görme kaybı vardır. YBMD'nin bu iki tipi, tedavi ve prognoz açısından farklılık gösterir; Hastaların yaklaşık %80'inde atrofik tip bulunsa da, görme kaybından %80-90 oranında eksüdatif tip sorumludur. Atrofik tipte görme kaybı yıllar içerisinde gelişir. Atrofik tipte, bulguların başlangıcından yaklaşık 10 yıl sonra görme %0,1 seviyesine iner. Eksüdatif tipte ise görme kaybı daha ani olur. Atrofik tipte, retina pigment epitel ve fotoreseptör kaybı vardır; eğer bu değişikliklere, retina altında ve bazen retina içinde yeni damarlar ile birlikte fibrotik oluşumlar eşlik ederse yaş tip YBMD meydana gelir. Görme kaybı ortalama olarak 75 yaşında ortaya çıkmaktadır. Elli yaşından sonra görülme sıklığında doğrusal bir artış olur. Geç tip YBMD (görme hasarı var), 50 yaşının üzerindekilerin %2'sinde, 65 yaşın üzerindekilerin %0,7–1,4'ünde ve 85 yaşından sonra %11–19 oranında görülür. Risk faktörleri ise; ilerleyen yaş, aile öyküsü (birinci derecede akrabasında makula dejenerasyonu olanların yaklaşık 1/4'ünde bu hastalık ortaya çıkabilir. Tek yumurta ikizlerinin %89-90'ında, çift yumurta ikizlerinin %46'sında benzer klinik tablo saptanmıştır.), cinsiyet (Şimdiye kadar bazı çalışmalarda orta şiddetli tipinin kadınlarda daha sık görüldüğü saptansa da daha hafif olguları kapsayan bazı epidemiyolojik çalışmalarda cinsiyetler arasında görülme sıklığı açısından herhangi bir fark saptanmamıştır.), hipertansiyon, kalp hastalığı, sigara öyküsü, UV ışınları (Son yıllarda yapılan bazı çalışmalarda ışığa maruziyetin bir risk faktörü oluşturmadığı saptanmıştır.) Bugluları ise; keskin görmede bozukluk, bulanık-puslu görme, görüntülerin ortası bulanık, ancak kenarları normal görünmesi, elektrik direkleri, kapı-pencere kenarları, yazıların satırları gibi düz çizgilerin dalgalı görünmesi. Görme alanın ortasında karanlık ya da boş bir alanın belirmesi. Tedavi ise; Kuru tip: Herhangi bir tedavi yöntemi yoktur. Çeşitli vitamin ve element takviyelerinin ve bazı antioksidan özelliğe sahip olan ilaçların hastalığın gidişini yavaşlatabildiği söylenmektedir. Yaş tip: Anormal olarak gelişme gösteren ve makulaya yarar yerine zarar veren damarların çok erken dönemde lazerle yakılarak geriletilmesi mümkündür. Son yıllarda, tam sarı nokta altında gelişen yeni damarların geriletilmesi için bazı yeni tedavi yöntemleri geliştirilmektedir. Örneğin, fotodinamik tedavide vücuda, damardan ışığa duyarlı ilaçlar verilir. Bu ilaçlar lazer ışığını normal insan dokularından daha kolay emer, retina altındaki patolojik damarlar bu fotosensitif ilaçları çevre dokulardan daha yüksek oranda içermektedir buna bağlı olarak, uygulanan lazer ışığı seçici olarak bu patolojik dokuyu etkiler. Bu tedaviye "fotodinamik lazer tedavisi" adı verilir. Bu hastalıkta damarların oluşumunda yer alan bazı biyolojik aktif maddelere, karşı geliştirilen ilaçlar da yeni yeni klinik uygulamaya geçilmektedir. FDA gözetiminde Faz III çalışmaları tamamlanmış bu ilaçların, klinik kullanımları ile tedavi seçeneklerinde bir artış söz konusu olacaktır.


İnsanın en temel duyularından biri olan görme, bir çocuk dünyaya geldikten 3 ya da 4 ay sonra gelişmeye baslar. Zamanında doğan bebekler doğumdan sonra ilk hafta içinde annelerinin yüz ifadelerini görebiliyor. Erken doğan bebeklerde ise görme gelişimi daha geç oluyor. Bu yüzden bu bebeklerin doğumdan hemen sonraki dönemde özellikle retina tabakasının gelişimi açısından yakın takibi gerekiyor. Görme yeteneğinin geliştiğinin ilk göstergesi ise genellikle bebeğin çevresindeki insanları gözleriyle takip etmesi oluyor. Zaman içinde bebeğin görme refleksi gelişiyor ve bebek görme fonksiyonlarını yavaş yavaş kazanıyor. Çocukluk çağında görme duyusunun tam olarak gelişimi ise 7 ile 10 yasları arasındaki dönemde tamamlanıyor. Doğumdan bu zamana kadar geçen süre içerisinde oluşan görme bozuklukları, özellikle küçük yastaki çocukların şikâyetlerini tam olarak anlatamaması nedeniyle çok uzun süre fark edilemeyebilir Görme bozuklukları okul öncesi dönemde her 20 çocuktan birini etkiliyor. Okul döneminde ise her 4 çocuktan birinde göz hastalıkları görülüyor. Gözlerin duruşu veya çocukların bazı hareketleri olası bir görme sorununun habercisi olabileceğinden anne ve babalar böyle işaretler açısından uyanık olmalı ve zaman geçirmeden bir göz doktoruna başvurmalıdır. Çocuğunuz sizinle göz teması kurduğunda her iki gözü birbirine paralel duruyor mu? Gözlerden birinde içe ya da dışa kayma ya da iki göz birbirinden bağımsız hareket ediyormuş izlenimi var mı? Okurken veya televizyon seyrederken başını sürekli bir yöne çevirme, başını eğme, bir gözünü kapalı tutma, sık sık göz kırpma, gözlerini kısma ya da ovalama, Okur veya yazarken çok yakından bakma, satır kaydırma veya sürekli parmakla takip etme, yakın işleri sevmeme, kısa sürede dikkat dağılması veya dalgınlaşma oyun oynarken topu tutma, ayakkabı bağlama veya düğme ilikleme gibi el-göz koordinasyonu gerektiren işlerde zorlanma, okulda tahtayı netleştirebilmek ve yazılara odaklanabilmek için sürekli kendini zorlama sonucu oluşabilecek sık baş ağrısı şikayeti olan çocuklarda göz bozukluğu olma ihtimali yüksektir..Bu tür şikayetleri olan çocuklar bilgisayarlı yada retinoskopi denilen göz muayenesinde geçirilmeli ve göz bozukluğu varsa tespit edilmeli ve tedavi edilmelidir.Göz genişletici damlalar kullanılarak yapılan bu muayene sonucunda çocukta miyop, hipermetrop, astigmat olup olmadığı tespit edilir.

Normalde, göz, gözyaşı ile sürekli yıkanır. Yavaş ve sabit hızda üretilen gözyaşı, gözün nemli ve rahat kalmasını sağlar. Bazen gözyaşı yeterli miktarda üretilemez. Bazen de gözyaşı kalitesi bozulmuştur, gözü rahat ve nemli tutabilecek durumda değildir. Bu durum “kuru göz” olarak bilinir. Gözlerimizde gözyaşı üretimi için iki yöntem mevcuttur. Normal şartlarda göz ıslanmasını sağlayan yavaş ve sabit gözyaşı salınımı vardır. Ağlama, göze yabancı cisim kaçması, kirpik batması, soğuk hava ve rüzgarla temas, burun içini tahriş eden olaylar, nezle,grip veya gözün iltihaplanması durumlarında refleks yolla, fazla miktarda salgılama olur. Gözdeki kuruluk hissi de refleks yolla, yaşarmaya sebep olabilir. Belirtileri ise; yanma, batma, göz içinde ve çevresinde mukus iplikleri, rüzgardan veya sigaradan aşırı rahatsızlık, aşırı yaşarma, kontakt lens kullanırken rahatsızlık hissi gibi nedenlerdir. Kuru gözün belirtileri ise normalde, yaşlandıkça gözyaşı miktarı azalır. Menapoz sonrası, yaşlı kadınlarda kuru göz daha sık görülür. Bununla birlikte, erkeklerde ve kadınlarda her yaşta görülmesi mümkündür. A vitamini eksikliğine bağlı kuru göz çok nadirdir ve özellikle de gelişmemiş ülkelerde ve çocuklarda gözlenir. Kuru göz, başka problemlerle de ilişkili olarak da ortaya çıkabilir. Örneğin göz kuruluğu, ağız kuruluğu ve artrit birlikteliği varsa Sjögren sendromundan bahsedilir. Bazı romatizmal hastalıklar gözyaşı salgısında azalmaya yol açabilir. Bazı ilaçlar gözyaşı salınımını azaltarak kuru göz neden olabilirler. Bu nedenle, aldığınız ilaçları göz hekiminize söylemelisiniz. Bunlar; diüretikler, beta-blokörler, antihistaminikler, uyku ilaçları, cesaretlendirici ve ağrı azaltıcı ilaçlar Eğer bu tedavilerin kullanılması zorunlu ise ve kuru göz tolere edilemiyorsa, suni gözyaşı damlaları kullanılabilir. Kuru gözü olan insanlar, göz damlalarının toksik yan etkilerine daha yatkındırlar. Bazı suni gözyaşı damlalaları içinde bulunan koruyucu maddeler gözü irrite edebilir. Bu hastalara koruyucu madde içermeyen gözyaşı damlaları verilmelidir.

Diyabette göz sorunları nelerdir? Diyabette göz sorunları gelip geçici görme bozukluklarından, çift görmeye, kalıcı görme kaybına kadar geniş bir yelpazede yer alır. Gelip geçici görme bozuklukları kan şekerindeki dalgalanmalara bağlıdır. Gözün kırıcılığındaki bu değişiklikleri kişi gözlük numarasındaki değişiklikler olarak yaşar. Kan şekeri oldukça düzensiz giden bir hastada yoluna girdiğinde veya tam tersine düzenli giden bir hastada kan şeker ayarında ciddi bozulmalar olduğunda görülebilir. Hasta ya panik halindedir. Artık uzağı yakın gözlüğümle görebiliyorum, gözlüğüm yetmiyor gibi şikayetlerle gelir. Ya da mutludur, gözlüksüz görmeye başladım diye anlatır ve kişiye kan şekeri düzensiz gitmeye başladıysa bunun hiçte iyi bir haber olmadığını anlatmakta zorlanırız. Her iki halde de kan şekeri yoluna girip bir süre böyle seyrettikten sonra yeni gözlük reçetesi vermeyi her zaman tercih ederiz. Diyabetlilerde katarakta da daha sık ve daha erken yaşlarda rastlıyoruz. Ancak hastanın görmesini etkileyecek başkaca bir göz sorunu yoksa son derece başarıyla gerçekleştirilen katarakt ameliyatı sonrasında hasta iyi bir görmeye sahip olmaktadır. Diyabetli hastada en sık karşılaşılan göz sorunu tıp dilindeki adıyla “diyabetik retinopati”dir. Diyabetik retinopati günümüzde gelişmiş ülkelerde dahi 20-65 yaş grubunda önde gelen körlük nedenlerindendir. Diyabetik retinopati nedir? Diyabete bağlı olarak göz duvarının en içteki tabakası olan ve de görme hücrelerinin yeraldığı ağ tabakanın “retina” hasarıdır. Diyabetik retinopatiyi tek başına bir göz hastalığı olarak düşünürsek hata yaparız. Diyabetik retinopati vücutta kanlanması olan hemen tüm organları etkileyen diyabetin gözdeki bulgusudur. Ağ tabakada küçük damarlardaki tıkanıklıklar ve damar duvarı geçirgenliğinin artması sonucu beslenme bozukluğu gelişir. Bu beslenme bozukluğunun ağırlığına ve yaygınlığına bağlı olarak hastanın görmesi de etkilenir. Diyabetik retinopatide ağ tabakadaki kanamalar, sızıntılar ve diğer değişiklikler tek tek değil bir bütün olarak değerlendirilir ve evre ile ifade edilir. Diyabetik retinopati başlıca iki evreye ayrılır. Daha erken evre olan nonproliferatif diyabetik retinopati (NPDR) ve de daha ileri evre olan proliferatif diyabetik retinopati (PDR). Bunlar da kendi içlerinde sınıflandırılmaktadır. Bu iki evre arasındaki en önemli fark nonproliferatif evrede kanamalar, sızıntılar göz duvarında ağ tabakanın içerisindedir. Ağ tabakanın beslenme bozukluğu daha da arttığında bunu kompanse etmek için anormal damar oluşumları yani proliferasyonlar gelişir, artık proliferatif diyabetik retinopati ortaya çıkmıştır. Değişiklikler sadece ağ tabaka içinde sınırlı değildir. Göz küresinin içine doğru uzanırlar. Bu anormal, yeni damarlar normal damar yapısında değildirler, dolayısıyla hem daha çok sızdırırlar hem de göz boşluğuna kanamaya meyillidirler. Her iki evrede de ortaya çıkabilen sarı noktadaki (maküla) değişikliklere diyabetik makülopati adı verilir. Diyabetik makülopatide kendi içinde ağırlığına göre sınıflandırılır. Burada damarlardan sızıntı sonucu gelişen klinik olarak belirgin maküla ödemi henüz nonproliferatif diyabetik retinopati evresinde dahi görme bozukluğuna yol açar. Diyabetik retinopati ne gibi şikayetlere yol açar? Diyabetik retinopati en erken evrelerde hiçbir şikayete yolaçmaz. Hatta ileri evrelere kadar hastanın görme şikayeti olmayabilir veya görme kaybı yavaş yavaş ilerlediğinden kişi günlük yaşamını etkileyecek derecede görme bozukluğu gelişene kadar farkına varmayabilir. Hastaların doktora başvuru şikayetleri genellikle görme bulanıklığı, ani görme kaybı, gözünün önünde uçuşmalardır. Bir şeyi çok net vurgulamamız lazım, görmeyi etkileyecek derecede diyabetik retinopati bugünden yarına gelişmez. Düzenli göz dibi takibi yaptırmayan hastalar doktora gözlerim çok iyiydi birdenbire görmem azaldı diye gelebiliyorlar. Halbuki o görme kaybı gelişmeden yıllar öncesinden göz muayeneleri yapılsa kendilerine gözdibinde diyabetik retinopati geliştiği söylenecektir. Zaten diyabetlilerde göz muayenesinin amacı hastanın şikayetleri ortaya çıkmadan diyabetik retinopatinin saptanması ve görmeyi tehdit edecek hale geldiğinde müdahale edilerek görme kaybının engellenmesidir. Fakat burada en az düzenli aralıklarla göz muayenesi kadar önemli olan hastada kan şekerinin düzenli gitmesi, kan basıncının normal sınırlarda seyretmesidir. Çünkü ağ tabakadaki damarlar vücuttaki damar sisteminin bir parçasıdırlar, dolayısıyla diyabetli bir kişide gözdeki bu bozukluğu tek başına bir göz hastalığı olarak düşünemeyiz. Kimler diyabetik retinopati açısından risk altındadır? Diyabetik retinopati ister tip 1 ister tip 2 diyabetli olsun her diyabetli de ortaya çıkabilir. Diyabetik süresi uzadıkça diyabetik retinopati görülme riski de artar. Diyabet süresi 15 yıl üzerinde olanların yaklaşık %75’inde, yani 4 hastadan 3’ünde diyabetik retinopati saptanır. Diyabetik retinopati açısından diyabet süresinin yanı sıra glisemik kontrol, hipertansiyon, kan yağlarının yüksekliği, böbrek bozukluğunun (diyabetik nefropati) varlığı, gebelik diğer risk faktörlerindendir. Diyabetik retinopati önlenebilir mi? Diyabetik retinopatinin gelişiminin veya varlığında ilerlemesinin önlenmesi için uzun yıllardır araştırmalar sürdürülmektedir. Umut verici çalışmalar olsa da henüz bu amaçla kullanılabilecek kesin önleyici bir ilaç tedavisi yoktur. Ancak diyabetik retinopatiye bağlı görme kaybını erken tanı, düzenli takip ve de kan şekeri kontrolünün sağlanması ile önlemek mümkündür. Kan şekeri kontrolünün hem tip 1 diyabetli hem de tip 2 diyabetlilerde diyabetik retinopatinin gelişiminin geciktirilmesi ve erken evrelerde ilerlemesinin yavaşlatılmasında etkili olduğu uluslararası, çok merkezli büyük çaptaki çalışmalarla tartışmasız bir şekilde gösterilmiştir. Diyabetli hastalarda göz muayenesi ne zaman ve hangi sıklıkta yapılmalıdır? Diyabetik retinopati diyabetin uzun dönem organ hasarlarındandır. Gözdibinde ilk lezyonlar diyabet başlangıcından yaklaşık 5 yıl sonra görülmeye başlar. Ancak tip 2 diyabet sinsi başlangıçlı olduğundan hastada diyabet başlangıcı tanı konmasından yıllar öncesidir. Bu nedenle tip 2 diyabetli hastalarda tanı konduğunda ilk göz muayenesinin yapılması gerekmektedir. Çeşitli çalışmalarda değişse de, yeni tanı konan tip 2 diyabetli hastaların %20’sinde diyabetik retinopati saptanabilmektedir. Tip 1 diyabet ise özellikle çocukluk çağında gürültülü başlar, dolayısıyla sıklıkla diyabet tanısı da hastalık yeni başladığında konulmaktadır. Bu nedenle tip 1 diyabetlilerde ilk göz muayenesinin zamanlaması ile ilgili olarak farklı görüşler vardır. Genel olarak, 10 yaşın üstündekilerde tanı konduğundan itibaren ilk 5 yıl içerisinde ilk göz muayenesinin yapılması önerilmektedir. Hastanın hiçbir şikayeti yoksa da yılda bir kez gözdibi muayenesi tekrarlanmalıdır. Diyabetik retinopati saptananlarda ya da gebelik gibi özel durumlarda takip aralığı daha kısadır. Gözdibi muayenesinde ışık kaynağı ve özel lenslerle küre şeklindeki gözün iç duvarı, yani ağ tabaka incelenir. Gözbebeği ışıkta ufaldığından hastanın gözüne gözbebeğini genişletici bir damla damlatılarak gözdibinde daha geniş bir alanın incelenmesi sağlanır. Gerektiğinde ek testler uygulanır. Diyabetik retinopatinin tedavisi nasıl yapılır? Diyabetik retinopatide ortaya çıkmış damar bozukluklarını iyileştirmeye yönelik ilaç tedavisi henüz mümkün değildir. Ancak gözdibinde ağ tabakasının keskin görmemizi sağlayan maküla-sarı nokta bölgesinde görmeyi tehdit edecek derecede sıvı birikiminde damarlardan sızıntıyı ve buradaki sıvıyı azaltmak veya ağ tabakada anormal damarlar geliştiğinde bu damarların gerilemesini sağlamak amacıyla laser tedavisi yapılmaktadır. Proliferatif diyabetik retinopatinin daha geç evrelerinde göz boşluğuna kanama olupta geri çekilmediğinde veya bağ dokusu gelişip ağ tabaka üzerinde çekintiler yapması gibi durumlarda ise bunları temizlemek için vitrektomi ameliyatı uygulanmaktadır. Ayrıca son yıllarda göziçine enjekte edilebilen anormal damarların gelişimini ve sızıntıları baskılayıcı ilaçlarla ile ilgili çalışmalar sürdürülmektedir. SONUÇ OLARAK, diyabetik retinopati önlenemese de diyabetik retinopatiye bağlı görme kaybı erken tanı, zamanında müdahale ile önlenebilir.

Strabismus veya bilinen adıyla şaşılık, gözün önlenemeyen kayması. Şaşılık gözlerin yanlış pozisyonda bulunup farklı noktalara doğru baktığı bir durumdur. Gözlerden bir tanesi tam karşıya bakarken diğeri dışa yukarıya içe ya da aşağıya bakmaktadır. Yanlış pozisyon sürekli belirgin olabileceği gibi bazı yöne bakışlarda da ortaya çıkabilmektedir. Ameliyatla düzeltilebilir. Şaşılık gözlerin paralelliğinin bozulması durumudur. Gözün hareketini gözün dışına yapışan kaslar sağlar. Her bir gözde 6 adet kas bulunur; Bu kaslar gözleri uyum içinde hareket ettirerek devamlı birlikte odaklanmayı sağlarlar. Bu kasların bir veya birkaçının görevini iyi yapamaması durumunda şaşılık meydana gelir. Bebeklerde ilk 3 ayda ara sıra olan göz kaymaları normaldir. Çünkü bu döneme kadar bebekler gözlerini parallel tutan her iki gözüyle algılama yeteneğini geliştirmemişlerdir. Daha sonra olan kaymalar mutlaka göz hekimince değerlendirilmelidir. Şaşılığın oluşmasında tek bir neden yoktur. Hamileliğin nasıl geçtiği, doğumun problemli olup olmadığı, çocuğun gelişimi, geçirdiği hastalıklar şaşılık için risk faktörü oluşturabilir. Şaşılık için genetik yatkınlık söz konusudur yani ailede gözünde kayma olan varsa ortaya çıkma şansı daha fazladır. Çocukluk döneminde yani 2 yaşından sonra görülen şaşılıklarda genellikle neden kırma kusurudur. Yatkınlığı olan bir çocukta gözdeki kayma ateşli bir hastalık veya bir travma (düşme, ameliyatlar, kazalar) sonrası başlayabilir. Göz kaslarımızın hareketini yöneten merkez beyindedir, bu nedenle sinirlerde oluşan felçler de gözde kaymalara neden olur. Geçirilen kazalar, kafa travması, ateşli hastalıklar ve ileri yaşta hipertansiyon ve şeker hastalığı gibi bazı durumlarda göze gelen sinirlerde felçler oluşabilir. Bu şekilde oluşan şaşılıklarda tedavi felcin kalıcı olup olmamasına bağlı olarak değişebilir. Çocuklarda göz tembelliği, büyük yaş grubunda ise çift görmeye neden olabileceği için mutlaka tedavisi gereklidir. Gözde paralelliğin kaybolması, yaşarma, ağrı, baş ağrısı, çift görme,üç boyutlu görüntünün kaybolması, bulanık görme, baş veya yüzün bir yana dönük olması, bebeklik ve çocukluk döneminde olan kaymaların bir kısmı yalancı kaymalardır. Yalancı kayma, göz kapaklarının ve burun kökünün genişliği ile ortaya çıkan yanıltılıcı bir görünümdür. Bu durumun tam olarak aydınlatılabilmesi için mutlaka bir göz muayenesi yapılmalıdır. Devamlı olarak hep aynı gözün kayması görmenin o gözde daha az olduğunun belirtisidir ve önemlidir. Bu nedenle tek gözünde kayma olan bebek ve çocuklar hemen göz muayenesine götürülmelidir.
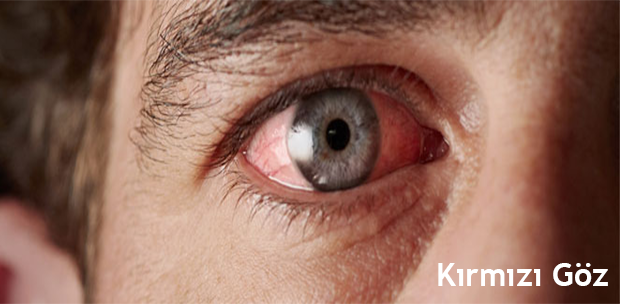
Kırmızı Göz Belirtileri Göz hastalıklarının en sık karşılaşılan bulgusu gözlerde kızarıklık, veya diğer adıyla kırmızı gözdür. Gözde kızarıklığın olması gözü oluşturan dokuların herhangi birinde sorun olduğunun göstergesidir. Bu sorunların çoğu basit olmakla birlikte, önemli sorunların göstergesi de olabilir. Hafife almadan, altta yatan hastalığın belirlenmesi ve buna göre tedavi uygulanması gereklidir. Gözün kırmızı görünmesinin sebebi göz yüzeyinde bulunan damarların genişlemesi ve kanla dolmasıdır. Bazen, göz yüzeyinde bulunan zayıf damarlardan birinin kanaması da aynı görünüme yol açar. Kırmızı göze sebep olan çok geniş bir hastalık grubu vardır. Burada kısa bilgiler bulacaksınız. Çocuklarda kırmızı göz: Allerjik konjunktivit: Gözün herhangi bir allerjene karşı aşırı reaksiyon göstermesidir. Gözde allerjiye sebep olan etkenler; polenler, bacalardan ve eksozlardan çıkan zehirli gazlar, ilaç veya kozmetik amaçla göze sürülen maddeler ve ev tozlarıdır. Güneş ışığı şikayetleri artırır. Havaların ısındığı, polenlerin çok olduğu mevsimlerde alevlenmeler görülür. En temel tedavisi, sebep olan etkenlerden uzak durmaktır. Bu genellikle pek mümkün olmaz. Belirtileri hafifletmek için yetişkinler güneşe çıkarken güneş gözlüğü kullanmalı, çocuklar ise gözlerini örtecek şekilde şapka takmalıdır. Belirtiler ortaya çıkmış ve şikayetler fazla ise ilaç tedavisine başlamak gereklidir. İlaçlar hastalığı ortadan kaldırmaz; sadece gözü sakinleştirir, şikayetleri hafifletir. Mikrobiyal konjunktivit: Çocuklarda en sık karşılaşılan göz hastalığıdır. Bakteriyel veya viral sebeplere bağlı olabilir. Yenidoğanlarda, doğum kanalından göze bulaşan mikrobik etkenlerle, doğumdan hemen sonraki günlerde ortaya çıkabilir. En temel belirtiler gözde kızarıklık, çapaklanma, sulanmadır. Çapaklanmanın rengi, miktarı etkene ve şiddete göre değişir. Gözkapakları çapaklanma nedeniyle birbirine yapışabilir. Keratit: Mikrobik etkenler kornea tabakasını etkilediğinde ülser, konjunktivada hiperemi (kırmızı göz) meydana gelir. Şiddetli ağrı, sulanma, ışığa karşı aşırı hassasiyet gibi belirtiler vardır. Görüşü azaltan kalıcı hasarlara, lekelere sebep olabildiği için, doktor kontrolü önemlidir. Tedavisinde antibiyotikli damla, pomadlar kullanılır. Bütün mikrobiyal olaylarda, diğer aile üyelerinin mikrop kapmaması için, havlu gibi ortak kullanılan malzemeler ayrılmalıdır. Göz yaralanmaları: Künt veya delici uçlu herhangi bir maddenin, dikkatsizlik veya kaza sonucu göze değmesinden dolayı göz dokularında meydana gelen yaralanma gözde kanlanmaya yol açar. Böyle durumlarda kornea tabakasında, konjunktivada veya sklera tabakasında yırtılmalar olabilir. Gözün kaybına kadar gidebilecek acil durumlar ortaya çıkabilir, ameliyat gerekebilir. Hemen doktora başvurulmalardır. Diğer sebepler: Çocuklarda göz kızarıklığının diğer sebepleri; iritis, üveitis, skleritis gibi hastalıklardır. Bu hastalıklar, bazı sistemik hastalıkların belirtileri olabilirler. Bu yüzden doktor kontrolü ve sistemik araştırma yapılması önemlidir. Kalıcı hasar yapabileceklerinden dikkatle tedavisi gerekmektedir. Yetişkinlerde kırmızı göz: Allerjik konjunktivit, Mikrobik konjunktivit: Yetişkinlerde de, çocuklardaki gibi sıkça görülür; belirtileri ve tedavisi çocuklardaki ile aynıdır. Göz tansiyonu (Glokom): 40 yaş üzerinde görme kaybına sebep olan hastalıkların başında gelir. Hastaların % 60’ı açık açılı glokom tarzındadır. Bunlarda, belirti vermeden, sinsice göz sinirlerini harap eder. Hasta farkına varmadan görüşünü kaybedebilir. Kapalı açılı glokom türünde, gözde ani ve ciddi basınç yükselmeleri olur. Baş ağrısı, göz ağrısı, kırmızı göz, ani görme azalması gibi belirtileri vardır. Göz tansiyonu 40 yaşın üstündeki bireylerde ortaya çıkmakla birlikte, yenidoğan dönemi, bebeklik ve erken çocukluk döneminde ortaya çıkabilen bir türü daha vardır, buna konjenital glokom adı verilir. Glokomun hangi türü olursa olsun, görmeyi kalıcı, geri dönüşümsüz olarak harap etme potansiyeli vardır. Tedavisi asla ihmal edilmemelidir. Bazen ilaçlarla, bazen direkt ameliyatla, bazen de YAG lazerle tedavi edilir. (Bkz. Glokom Broşürü) Gözde yabancı cisim: Günlük aktiviteler sırasında göze herhangi bir yabancı bir cisim kaçması sonucu meydana gelir. Yabancı cisim, çoğunlukla yüzeyel tabakalarda kalmakla birlikte, sanayi kesimindeki iş kazalarında gözü delerek içeri girmesi, körlüğe götürebilecek durumlar söz konusu olabilir. Doktor tarafından, icap eden işlem yapılmalıdır. Kuru göz: Gözyaşı salgısında veya kalitesinde azalma nedeni ile ortaya çıkan bir hastalıktır. Daha çok ileri yaşlarda ortaya çıkar. Menapoz sonrası kadınlarda, sistemik ilaç kullanan yetişkinlerde sık görülür. Kızarıklık (daha çok gözün iç kısmında), yanma, batma, sulanma, ışığa karşı hassasiyet gibi belirtileri vardır. Bunlar, daha çok dikkat gerektiren işler yapılırken ortaya çıkar: kitap okurken, televizyon seyrederken, bilgisayar kullanırken, araba kullanırken. Tedavisinde, suni göz yaşı preparatları kullanılır. Bazı durumlarda, göz yaşını buruna boşaltan kanalları kapatmak için tıkaç takılabilir. Şüpheli durumlarda, altta yatan sistemik hastalığı araştırmak gereklidir. Subkonjunktival kanama: Gözün beyaz kısmında aniden ortaya çıkan kırmızılıklardır. Genelde, ileri yaşta, yüksek tansiyon hastalarında kendiliğinden oluşabilir. Veya ıkınma, öksürme, ağır kaldırma gibi venöz basıncı arttıran durumlarda oluşur. Artan basınç sonucu zayıf damarlardan biri açılır ve sınırlı bir kanama alanı oluşur. Nadiren, kanama bozuklukları ile beraber de görülebilir. Herhangi bir tedavi kullanılmadan 10-14 gün içinde kendiliğinden geçer. Sık tekrarlaması durumunda altta yatan sebebin araştırılmasında fayda vardır.

Bilgisayar ekranları göz sağlığı üzerinde ne gibi olumsuz etki yapıyor? Kullanımı ve yaygınlığı hızla artan bilgisayarlar ve çeşitli iş kollarındaki monitör ekranları nedeniyle pek çok kişi gözleriyle ilgili olarak göz yorgunluğu, gözlerde ve göz çevrelerinde ağrı, gözlerde yanma, batma, kuruluk hissi, kaşıntı, kızarıklık, sulanma, bulanık görme, odaklama zorluğu, gözleri kısarak bakma, ışığa karşı duyarlılık, bakılan karakter etrafında ışık saçılmaları görme, göz kapaklarında iltihap, kepeklenme, baş ağrısı vs gibi şikayetlerde bulunmaktadırlar. Bilgisayar kullananlardaki göz problemleri niçin ortaya çıkıyor? Bu şikayetlerin oluşmasında en önemli nedenlerden biri, belli bir süredeki göz kırpma sayısının çok azalmasıdır. Normalde dakikada ortalama 25 kere gözlerimizi kırparız. Bu işlemin üst kapağının dinlenmesi, gözyaşı ile gözün beslenmesi ve temizlenmesi, kornea yüzeyinin kayganlaştırılması ve üzerinde son derece düzgün bir yüzey oluşturarak net ve berrak görmenin sağlanması gibi birçok nedeni vardır. Ekranlarla çalışırken bu sayı dakikada 10’un altına, hatta 5-6’ya düşer. Böyle olunca da gözyaşı buharlaşır, kornea yüzeyi kurur, yanma, batma, kızarıklık gibi birçok şikayete neden olur. Ayrıca, bilgisayara gözlerini iyice açarak bakanlar olabilir. Bu durum da sorunu artıran bir etkendir. Bu zararlı etkileri azaltmak mümkün mü? Ekranla çalışırken bilinçli olarak sık göz kırpmak yararlı olur. Bazen de suni gözyaşı damlaları kullanmak gerekebilir. Bilgisayarın gözleri bozduğu inancı doğru mudur? Ekranla çalışanlarda göz şikayetlerinin bir diğer önemli nedeni de kişide daha önceden var olan kırma kusurlarıdır. Bunlar, miyopi, hipermetropi ve astigmatizmadır. Halk arasında, bilgisayarın gözleri bozduğu görüşü doğru değildir. Ancak bilgisayar, kusurları açığa çıkarmış veya belirginleştirmiş olabilir. Bu nedenlerle aileler en küçük göz şikayeti olan çocuklarının bile gözlerini bir uzmana muayene ve yılda bir kontrol ettirmelidirler. Gözlük kullanmak durumunda olanlar ekranla çalışırken gözlüklerini mutlaka takmalıdırlar. Bilgisayar ekranının duruşu nasıl ayarlanmalıdır? Uygun oturuş ve duruşa dikkat etmemek de sorun yaratır. Ekranın üst kenarı göz hizasında olmalı, ekrandan uzaklık ekrandakileri rahat görebilecek en uzak mesafe olmalıdır. Ayrıca, pencerelerle ekran açısı uygun olmalı, pencere ve diğer kaynaklardan gelen görüntüler ekran üzerine düşmemelidir. Bilgisayar ekranından en az etkilenmek için nelere dikkat edilmeli? Ekranlardan yayılan ışının kendisi bugünün modern teknolojileriyle üretilen monitörlerde artık tehlike yaratmamaktadır. Ancak çözünürlük ve tazeleme hızı düşük olmamalı, aksine yüksek çözünürlüklü ve yüksek tarama hızlı monitörler kullanılmalıdır. Bu monitörler çok daha az oranda göz şikayetlerine yol açmaktadır. Ayrıca, ekranlar yapıları nedeniyle çok toz topladıklarından uygun malzemelerle sık sık temizlenmelidirler. Bunlardan başka, iri puntolu ve gözü yormayan karakterlerle yazmak, koyu renk zeminler üzerinde açık renk karakterlerle çalışmak, çalışırken 45-50 dakikada bir 5-10 dakika ara verip gözü dinlendirmek de göz sağlığı için çok önemlidir.

Görme bozukluklarının düzeltilmesinde, göz renginin değiştirilmesinde ya da kornea hastalıklarının tedavisinde, dünyanın her yerindeki milyonlarca insan kontakt lens kullanımından yararlanmaktadır. Lensin uygulanması Hastanın muayenesi yapılır. Kullanılacak lens tipi, derecesi, taban eğrisi ve çapı belirlenir. Uyumu belirlemek için aynı anda veya mümkün olan en yakın diyoptride bir lens takılır. Lensin hareketi, dengesi, ortalaması incelenir. Lens çeşitleri Şeffaf ve soft lensler: Kullanımı en rahat ve alışması en kolay lenslerdir. Optik bölgesi daha geniş olduğundan daha geniş bir görüş alanı sağlar. Yüksek oksijen geçirgenliğine sahip oldukları için en fazla kullanıcı kitlesine sahip lens grubudur. Planlı değişim lensleri (aylık atılan) Günlük lensler Toric Lensler (astigmatlı) Uzak - yakın bir arada lensler Gece gözde kalabilen lensler Afak lensler (pediatrik) Yüksek numaralı ve uzun süreli lensler Renkli lensler: Renkle lensler sayesinde çarpıcı renkler ve büyüleyici doğal bakışlara sahip olmak mümkün. Ayrıca, kırma kusuru olan gözlerde de renkli lenslerden faydalanarak, hem kırma kusurlarından kurtulup hem de istenilen göz rengine sahip olmak oldukça kolay. Gaz geçirgen lensler (Sert lensler): Sert lensler, optik kalite ve dayanıklılığının yanında yüksek oksijen geçirgenliğine sahip lenslerdir. Korneal astigmatizmanın düzeltilmesinde ve keratokonus rahatsızlığı olan kişilerde en iyi sonucu vermektedirler. Proestetik lensler (İris kusurlu lensler): Tek göz rengi diğer gözden farklı bir renge sahip ise pro estetik lensler ile ideal göz rengine kavuşmak mümkün. İki göz arasındaki farklılığı ortadan kaldıran yumuşak lens, istenilen renge boyanabilme özelliğine sahiptir. Kromojen lensler (Renk körleri için): Kromojen, renk görme bozukluğuna sahip ve okuma zorlukları çeken hastalara yardımcı olmak üzere geliştirilmiş eşsiz bir üründür. Renk körü olan insanlara yardımcı olmak amacıyla tasarlanmıştır. Kromojen lensin amacı; Genel renk algılanmasını güçlendirmek Renklerin daha net ve parlak olmasını sağlamak Renklerin tonlarını ayrıştırmak Renkleri isimlendirmek Güvenliği artırmak (Örneğin; trafik ve fren lambaları) Renk görme testlerindeki görme kabiliyetini arttırmak Uygun lens kriterleri Göze uygun olan lens, iyi ortalanmış olup, korneanın tamamını kaplar ve kenarlardan 1 mm dahi taşmaz. Gözyaşının dolaşımı için hafif hareket etmelidir. Push-Up testinde ve göz kırpma sonrasında 1 mm dikey hareket edebilmelidir. Kullanıcı net ve rahat görmeli, lensi hissetmemelidir. Göz kırpma sonrası görüş değişmemelidir. Kenar şeridi göze baskı yapmamalıdır. Çok sıkı lens, hiç hareket etmez. Gözde hassasiyet yapabilir. Başta kullanıcı rahat olabilir ama görüş keskinliği zayıftır. Uzun dönemde komplikasyonlara neden olabilir. Çok gevşek lens, aşırı hareket eder. Alt göz kapağı lensi çok hisseder. Göz kırpma sonrası görüntü bulanır. Lens merkezden kaçar. Lens kenarları kıvrılabilir. Lenslerin kullanımında ilk aşamalar Lens bakım malzemeleriniz elinizin altında bulunsun. Temiz, düz bir yüzey üzerinde çalışın. Lensleri tutmadan önce ellerinizi lanolin içermeyen sabun ile yıkayıp iyice durulayın. Karıştırmamak için temizliğe her zaman aynı lensten başlayın (sağ ya da sol). Temizleme Lensi avucunuza koyun. Lensin üzerine birkaç damla solüsyon damlatın. İşaret parmağınızı ileri geri oynatarak lensin iki yüzünü hafifçe ovalayın (tırnak değdirmeden). Lensleri her çıkarışınızdan sonra temizlemek, üzerindeki depozit tabakasını kaldırır. Durulama Lensi temizledikten sonra durulanana kadar üzerine solüsyon damlatın. Lensleri her temizleyişinizden sonra durulamak, temizleme sırasında lensin üzerinden sıyrılan depozit ve toz tabakasının akıp gitmesini sağlar. Dezenfeksiyon Lensleri saklama kabındaki bölümlere yerleştirin. Lenslerin solüsyonun içine iyice batmasına özen gösterin. Kabın kapağını iyice kapatın. Lensleri kabında en az dört saat veya bir gece bırakın. Lensleri her çıkarışınızdan sonra dezenfekte etmek, tahrişe veya enfeksiyona neden olan mikroorganizmaların yok olmasını sağlar